18 Apr. Mehr oder weniger Ausbildung – Wohin steuert die Reform des Sanitätergesetzes?
Das österreichische Sanitätergesetz (SanG) stammt aus dem Jahr 2002. Der Einführung ist eine 13‑jährige, sehr emotional geführte Diskussion vorausgegangen. Heute besteht breite Einigkeit darüber, dass eine Reform dringend notwendig ist. Uneinigkeit herrscht jedoch in der Kernfrage, ob der Rettungsdienst durch mehr, noch niedrigschwelliger qualifiziertes Personal stabilisiert werden soll oder durch eine konsequente Professionalisierung mit erweiterten Kompetenzen und einer neuen Rolle im Gesundheitswesen.
Ausgangslage: Ein System am Limit
Derzeit unterscheidet das SanG zwischen Rettungssanitäter:innen (RS), Notfallsanitäter:innen (NFS) und Zusatzkompetenzen (NKA, NKV, NKI). Die Ausbildungsdauer ist mit 260 als RS bis maximal 940 Stunden in der höchsten erreichbaren Ausbildungsstufe im internationalen Vergleich sehr kurz. Dieses System stößt angesichts steigender Einsatzzahlen, komplexerer Krankheitsbilder, medizinischen und technischen Fortschritts, häufiger „Frequent User“ sowie wachsender Belastung des Personals erkennbar an seine Grenzen. Die Folge: Der Rettungsdienst fungiert vielerorts als Lückenfüller eines fragmentierten Gesundheitssystems, ohne strukturell darauf vorbereitet zu sein. Die Rolle der Sanitäter:innen bleibt auf Transport und Akutintervention beschränkt, ohne Möglichkeiten, Versorgungspfade zu steuern oder sektorenübergreifend mitzudenken.
Reformvorschläge im Überblick
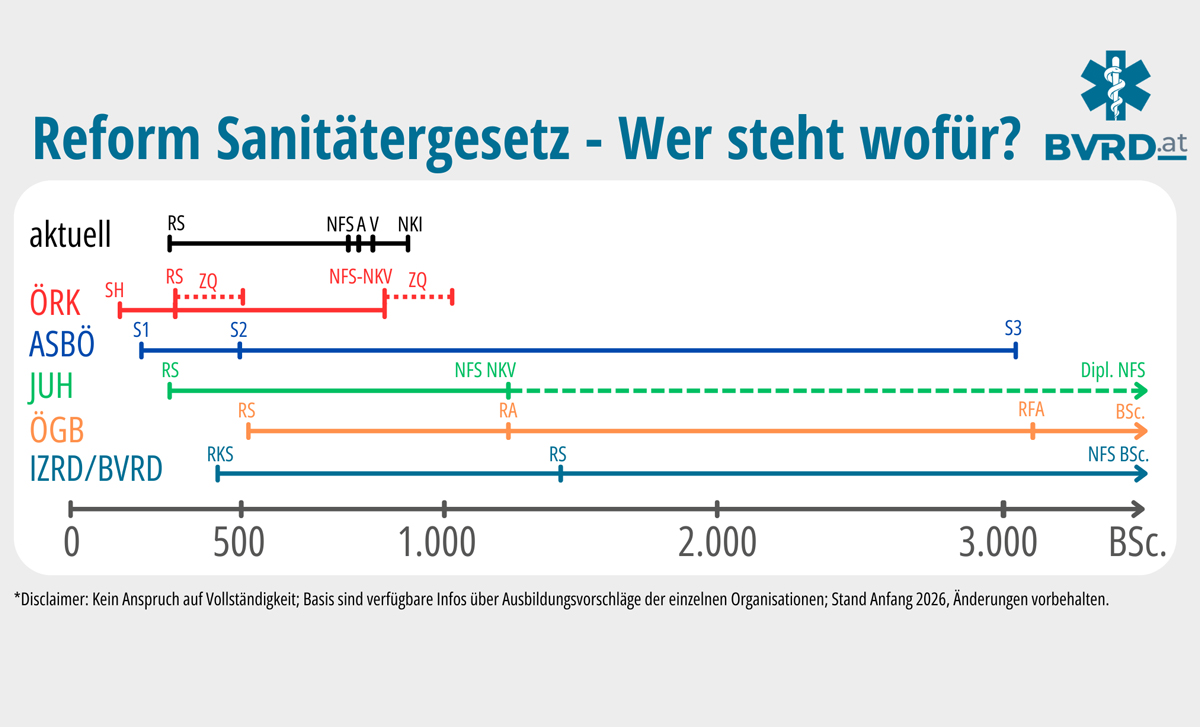
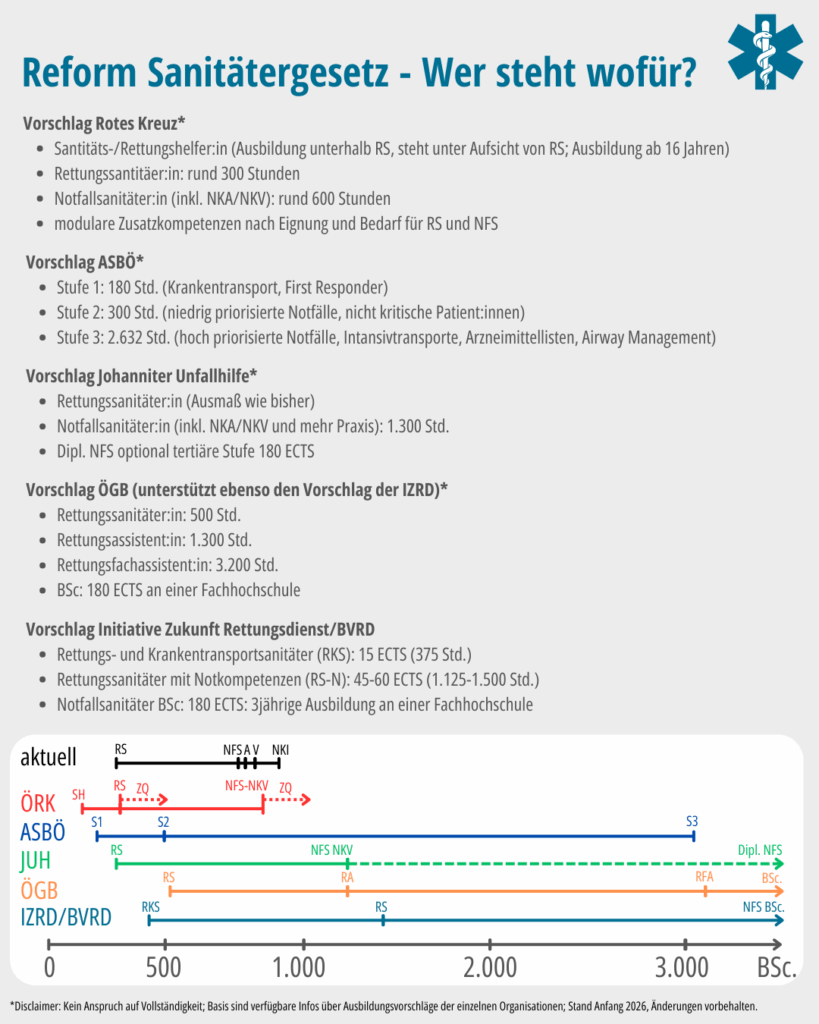
Von zahlreichen Stakeholdern liegen mittlerweile Positionspapiere zur Reform des SanG vor. Sie unterscheiden sich vor allem darin, wie niedrig die Einstiegsschwelle in den Beruf ist und wie weit Regelkompetenzen und Entwicklungsmöglichkeiten der Sanitäter:innen reichen.
Zur Einordnung dient die folgende komprimierte Übersicht (Stand: Anfang 2026 basierend auf verfügbaren Positionspapieren; kein Anspruch auf Vollständigkeit, Änderungen möglich.)
| Akteur | Struktur | Ausbildungsniveau | Prioritäten |
|---|---|---|---|
| ASBÖ | 3-stufiges, modulares Ausbildungsmodell (Stufen 1–3) |
Stufe 1: Einstieg (180 Std.) Stufe 2: Niedrig priorisierte Notfälle (300 Std.) Stufe 3: Hoch priorisierte Notfälle & Intensivtransporte (2.632 Std.) Mit Theorie, Praxis, klinischen Praktika und vorwissenschaftlicher Arbeit |
Professionalisierung, klare Einsatztrennung, Durchlässigkeit zu Gesundheitsberufen |
| Initiative Zukunft Rettungsdienst | 3-Stufen-Modell: RKS, RS-N, NFS BSc. |
RKS: 15 ECTS (ca. 375 Ausbildungsstunden) RS-N: 45–60 ECTS (ca. 1125 bis 1500 Ausbildungsstunden) NFS: 180 ECTS (3jährige Ausbildung an einer unabhängigen, tertiären Einrichtung) |
Systementlastung, „treat & refer“, internationale Anschlussfähigkeit, Telemedizin & Versorgungsintegration |
| Johanniter Unfallhilfe | Dreistufig mit optionaler Akademisierung |
RS Einstieg NFS: ≥ 1.300 Std. optional akademische Stufe: 180 ECTS |
Berufsschutz ab NFS, Verbindung mit Pflege, Integration in Versorgungssysteme |
| ÖGB | Modell analog Pflege (RS → RA → RFA → BSc.) |
RS: 500 Std. RA: 1.300 Std. RFA: 3.200 Std. Bachelor: 180 ECTS |
Eigenständiges Berufsbild, Karrierepfade, arbeitsrechtliche Absicherung |
| Rotes Kreuz | 3 Stufen + modulare Zusatzkompetenzen |
Einstiegslevel “Helfer:in” ausbildungsmäßig unterhalb des RS RS wie bisher NFS mit Notfallkompetenzen modulare Zusatzkompetenzen (Kurse) Kein fixes Stundenausmaß |
Ausbildungsbeginn ab 16, niederschwelliger Einstieg, stabile Besetzung, modulare Kompetenzen, Telemedizin |
| Vom Malteser Hospitaldienst, BM.I, BMLV und BMJ liegen derzeit keine öffentlich detaillierten Ausbildungskonzepte vor. | |||
Gemeinsamkeiten
Alle Modelle laufen in ein paar wichtigen Punkten erstaunlich stark in die gleiche Richtung. Die Konflikte liegen eher im „Wie“ als im „Ob“ der Reform.
- Reformbedarf ist unbestritten: Alle Akteure gehen davon aus, dass das Sanitätergesetz in seiner heutigen Form nicht mehr ausreicht
- Mehr Struktur statt „one size fits all“: Alle Konzepte arbeiten mit mehreren Qualifikationsstufen (mindestens 3), um zwischen Krankentransport, einfacheren Einsätzen und komplexer Notfallrettung zu unterscheiden.
- Versorgungssicherheit verbessern: Egal ob über mehr niedrigschwellige Kräfte oder über hochqualifizierte Notfallsanitäter:innen: Ziel ist, die flächendeckende Versorgung im Rettungsdienst zu sichern und auf künftige Belastungen vorzubereiten.
- Bessere Einbindung ins Gesundheitssystem: Sowohl „konservative“ als auch „progressive“ Modelle wollen Sanitäter:innen stärker an Versorgungspfade anbinden
- Freiwilligenstruktur erhalten: Ehrenamt und Zivildienst bleiben als Säule des Systems explizit gewollt, wenn auch mit teils anderen Aufgabenprofilen.
Zentrale Konfliktlinien
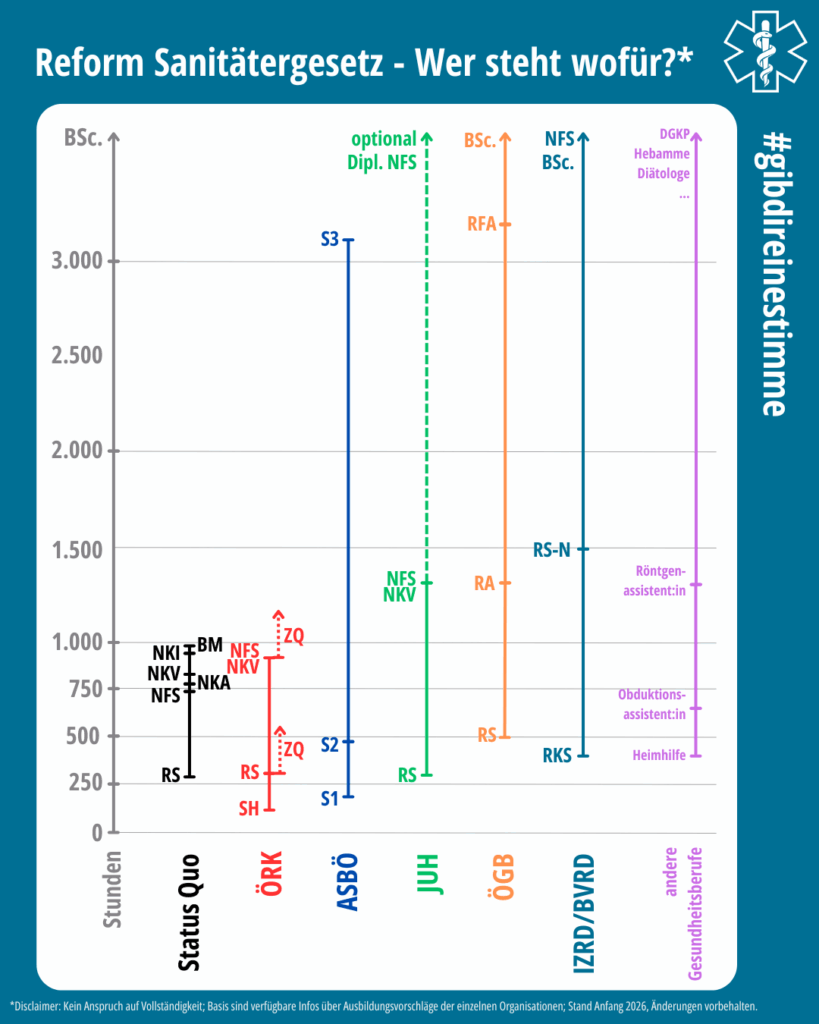
Quantität vs. Qualität
Das Rote Kreuz setzt stark auf eine vorgelagerte Helferstufe: Sanitäts- oder Rettungshelfer:innen mit fokussierter Grundausbildung sollen unter Aufsicht von Rettungssanitäter:innen eingesetzt werden. Damit lässt sich rasch mehr niedrigschwellig qualifiziertes Personal in die Fläche bringen und das steigende Einsatzaufkommen bewältigen, ohne Einsätze mit hoch qualifizierten Kräften abdecken zu müssen.
Dem gegenüber stehen Konzepte wie jene des ASBÖ, der Initiative Zukunft Rettungsdienst, der Johanniter oder des ÖGB, die auf höher qualifizierte Sanitäter:innen setzen. Diese Modelle zielen darauf ab, Einsätze durch bessere Einschätzung, Versorgung vor Ort und gezielte Weiterleitung zu reduzieren, anstatt immer mehr Fahrten mit niedrig qualifizierten Teams zu generieren. Im Kern lautet die Frage: Stabilisieren wir das System, indem wir möglichst viele Hände an Bord holen, oder indem wir gezielt in Köpfe und Kompetenzen investieren?
Hilfsarbeiter oder Gesundheitsfachkraft?
Die Spannweite der vorgeschlagenen Ausbildungsstufen reicht vom unterstützenden Hilfsberuf mit klar abgegrenzten Tätigkeiten bis hin zur eigenständigen Gesundheitsfachkraft mit diagnostischen, therapeutischen und koordinativen Kompetenzen. Mit einer stärkeren Professionalisierung gehen neue Aufgaben einher: eigenständige Ersteinschätzung, differenzierte Transportentscheidungen, Mitarbeit in Forschung und Qualitätsentwicklung, aber auch Rollen in anderen Versorgungssettings.
Insbesondere die Vorschläge von ASBÖ, ÖGB, Johannitern und der Initiative Zukunft Rettungsdienst öffnen Türen in andere Bereiche des Gesundheitswesens: Mitarbeit in Primärversorgungseinheiten, in Notaufnahmen und vielem mehr. Damit entstehen Karrierewege, die über die klassische Abbruchs-Laufbahn hinausreichen und aus einem Hilfs- einen echten Gesundheitsfachberuf machen.
Qualifikationsniveau
Die Frage der Akademisierung markiert eine zentrale Bruchlinie. Der ASBÖ lehnt eine generelle Akademisierung der Grundausbildung zwar ab, fordert aber, dass alle drei Ausbildungsstufen nach Bologna‑Kriterien mit ECTS bewertet und auf spätere akademische Lehrgänge anrechenbar sind. Das Rote Kreuz positioniert sich gegen eine Akademisierung und setzt auf ein stufenweises Modell mit niedrigschwelligem Einstieg und modularen Zusatzkompetenzen. Notfallsanitäter:innen sollen durch Zusatzqualifikationen und Fortbildungen nach einigen Jahren ausreichend Aus- Fort- und Weiberbildungen sammeln, um Berufsschutz zu erlangen und im internationalen Vergleich anschlussfähig zu sein. Modelle wie jene der Initiative Zukunft Rettungsdienst, der Johanniter oder des ÖGB gehen weiter: Die höchste Stufe ist – analog zu allen anderen gehobenen Gesundheitsberufen – als dreijährige FH‑Ausbildung bzw. Bachelorabschluss angelegt und zielt klar auf das Europäische Qualifikations-Niveau 6. Denn echte Steuerungs- und Entscheidungskompetenz im Rettungsdienst setzt genau dieses Ausbildungsniveau voraus. Befürworter:innen argumentieren mit höherer Versorgungsqualität, Entlastung des Gesundheitssystems, internationaler Anschlussfähigkeit, einer gesteigerten Attraktivität und gestärkten Rolle als Gesundheitsfachberuf. Letztlich entscheidet die Frage der Einstufung und der Kompetenzen darüber, ob Sanitäter:innen im Konzert der Gesundheitsberufe auf Augenhöhe mitreden oder weiterhin lediglich als operative Transportressource gesehen werden.
Neue Versorgungslogiken
Mehrere Konzepte denken den Rettungsdienst über den klassischen Einsatz „Alarmierung – Abtransport – Übergabe in der Ambulanz“ hinaus:
- Versorgung vor Ort statt Transport („treat & refer“), inklusive telemedizinischer Unterstützung.
- Einsatz in Primärversorgungseinheiten, Notaufnahmen oder anderen Gesundheitseinrichtungen.
- Stärkere Rolle bei sogenannten Frequent Usern, durch proaktive Betreuung, Steuerung und Vernetzung mit sozialen und pflegerischen Diensten.
Damit verschiebt sich der Fokus von der reinen Notfallreaktion hin zu einer integrierten Versorgungsfunktion. Je stärker die Ausbildung professionalisiert wird, desto plausibler wird diese Rolle und desto eher lässt sich der Rettungsdienst als aktiver Teil von Versorgungsstrategien denken.
Fazit: Richtungsentscheidung mit Systemwirkung und klarer Position des BVRD.at
Die Reform des SanG ist keine bloße Anpassung von Ausbildungsstunden, sondern eine grundlegende Weichenstellung: Bleibt der Rettungsdienst vor allem ein flexibel skalierbares Transportsystem, das Menge abfedert? Oder entwickelt er sich zu einem hochqualifizierten, eigenständigen Versorgungsbereich mit klaren Rollen, Kompetenzen und Karrierewegen?
Zwischen diesen Polen bewegen sich die aktuellen Vorschläge. Die Entscheidung wird nicht nur das Berufsbild der Sanitäter:innen prägen, sondern auch die Funktionsweise des gesamten Gesundheitssystems nachhaltig beeinflussen: von der Notaufnahme über die Primärversorgung bis zur Versorgung chronisch Kranker.
Der BVRD.at spricht sich klar für ein dreistufiges Ausbildungssystem mit niedrigschwelligem Einstieg, aufbauenden Notfallkompetenzen und einer Spitzenstufe, die Sanitäter:innen als Gesundheitsfachkräfte mit echter Gestaltungsverantwortung im Versorgungssystem verankert aus.
Weiterführende Links:
